A HPV okozta nemi szemölcs (kondilóma akuminátum) az egyik, ha nem a leggyakoribb szexuális úton terjedő fertőzés – mégis rengeteg tévhit, félreértés és indokolatlan pánik övezi. Nagyon régóta adós vagyok egy ilyen témájú összefoglaló bejegyzéssel, mert tényleg nagyon sok embert érint – habár a HPV fertőzésről már korábban írtam egy posztot. Szóval rengeteg a tévhit és félreértés, és ezek nagy része sajnos pont orvosoktól származik, akik nem értik a HPV fertőzés viselkedését és lefolyását, ezért szeretnék most tiszta vizet önteni a pohárba.
Mi okozza a nemi szemölcsöt?
A nemi szemölcsöt a humán papillomavírus (HPV) okozza – konkrétan szinte kizárólag a HPV-6 és HPV-11 típusok. Ebből a vírusból több mint 200 genotípus létezik, de a nemi szemölcs szempontjából ez a két típus a felelős az esetek több mint 95%-áért. Ezek az ún. „alacsony rizikójú” HPV-típusok: szemölcsöt okoznak, de rákos elváltozást nem!
A félreértés forrása az, hogy a méhnyakrákkal összefüggésbe hozott HPV-típusok (főleg a 16-os és 18-as) teljesen mások. Tehát, ha valakinek nemi szemölcse van, az nem jelent fokozott rákrizikót – még ha olykor az is előfordulhat, hogy a szemölcs mellett véletlenül valaki magas rizikójú HPV-típussal is fertőzött. A kettő között nincs ok-okozati összefüggés, és ezt az IUSTI és a BASHH szakmai irányelvek is egyértelműen kimondják.
Fontos megérteni, különösen nők esetében, hogy a külső nemi szerven levő nemi szemölcsök nem jelentik automatikusan azt, hogy a méhszájban is van HPV: a két fertőzés teljesen különböző egymástól, és más megközelítést is igényelnek.
A HPV szexuális kontaktus útján terjed – hüvelyi, anális és orális szex során egyaránt, de akár penetráció nélküli intim bőrkontaktus is elegendő lehet a terjedéséhez. A fertőzés látható szemölcs nélkül is átadható, ami fontos tény: a partner egyáltalán nem biztos, hogy tud arról, hogy hordozza a vírust.
Milyen tüneteket okoz – ha egyáltalán okoz valamit?
A legtöbb HPV-fertőzés tünetmentes marad, és az immunrendszer önmagától is meg tudja szüntetni (tehát a HPV nem okoz életre szóló fertőzést). Nemi szemölcs az érintetteknek csak egy részénél alakul ki – a becslések szerint a HPV-6 vagy -11 típussal fertőzöttek 15–64%-ánál jelenik meg látható elváltozás.
Ha mégis kialakul, a szemölcsök általában:
- hússzínű vagy kicsit sötétebb, esetleg rózsaszínes kis dudorok a bőrön
- egyes vagy csoportos elhelyezkedésű, karfiolszerű vagy sima felszínű képletek, néhány mm-től akár nagyobb méretig
- ferfiaknál jellemzően a fitymán, makkon, hímvesszőn vagy a végbélnyílás körül
- nőknél a szeméremajkakon, a hüvely bejáratánál, a végbélnyílás körül, ritkábban a hüvelyen belül vagy a méhnyakon
- általában nem fájdalmasak, nem viszketnek – bár kivételek előfordulnak

Az inkubációs idő (a fertőzéstől a szemölcs megjelenéséig eltelt idő) rendkívül változékony: néhány héttől akár több mint egy évig terjedhet. Nőknél átlagosan rövidebb (kb. 3 hónap), férfiaknál hosszabb (kb. 11 hónap). Ez azt jelenti, hogy ha valaki most veszi észre a szemölcsét, egyáltalán nem biztos, hogy a legutóbbi partnerétől kapta – ez rendelői tapasztalatom szerint is az egyik leggyakoribb félreértés.
Hogyan diagnosztizálják?
A jó hír: a nemi szemölcs diagnózisa a legtöbb esetben egyszerű, orvosi vizsgálattal felállítható. Tipikus esetben sem laboratóriumi teszt, sem HPV-tipizálás nem szükséges – a szemölcs kinézete és elhelyezkedése alapján az orvos el tudja dönteni, hogy azzal áll-e szemben.
Amit viszont tudni kell: a HPV-DNS teszt nem alkalmas a nemi szemölcs diagnosztizálására. Sok beteget látok, aki magánlaborból hozza a HPV-tipizálás eredményét, és ebből próbál következtetéseket levonni – ez félrevezető. A HPV-6 vagy -11 jelenléte nem egyenlő a szemölccsel, és fordítva sem.
Szövettani vizsgálat (biopszia) akkor szükséges, ha az elváltozás szokatlan kinézetű, nem reagál a kezelésre, vérzik vagy fekélyesedik – ezekben az esetekben ki kell zárni az esetleges rosszindulatú elváltozást, vagy egyéb bőrbetegséget.
A differenciáldiagnózis – azaz amivel össze lehet téveszteni – nem mindig egyszerű. Férfiaknál a gyöngyházszerű péniszpapulák (pearly penile papules) teljesen normális anatómiai variánsok a makk peremén, amelyeket sokan tévesen szemölcsnek néznek. Hasonlóan normálisak a Fordyce-foltok is (faggyúmirigyek). Nőknél a papillomatosis vulvae okozhat fejtörést. Ezeket laikusként szinte lehetetlen megkülönböztetni a valódi szemölcstől – épp ezért érdemes orvossal megnézetni, mielőtt bárki otthon kezd kísérletezni gyógyszerekkel. Utóbbiakról is írtam már korábban.
Hogyan kezelhető?
Az első dolog, amit tisztázni kell: minden kezelési módszernek van visszaesési (recidíva) kockázata. Ez nem jelenti azt, hogy a kezelés nem működött – a HPV-vírus a bőrben maradhat látható elváltozás nélkül is, és időnként újra aktiválódhat. A cél a látható szemölcsök eltávolítása, nem a vírus teljes „kiirtása”. Ez is egy nagyon gyakori tévhit: a kezelés után néhány héttel majdnem mindig jelennek meg új szemölcsök. Ezért kell rendszeres kontrollvizsgálatokra visszajárni!
Két fő iránya van a kezelésnek: otthon alkalmazható krémek/ecsetelők, és rendelői eljárások.
Otthon alkalmazható kezelések:
- Podofillotoxin (Condyline® oldat – sajnos 2025-ben kivonták a forgalomból): A szemölcs sejtjeinek osztódását gátolja. Terhesség alatt tilos alkalmazni!
- Imiquimod (Aldara® krém): Immunmodulátor, azaz az immunrendszer helyi aktiválásán keresztül hat. Helyi bőrreakció (bőrpír, hámlás) normális mellékhatás, mert a krém gyulladást okoz és így hat, és sokszor a terápiás válasz jele.
- Sinecatechins (Veregen® 10%-os kenőcs – itthon sajnos egy ideje nincs forgalomban): Zöld tea-kivonat alapú készítmény. Hatásmechanizmusa nem teljesen ismert, de klinikai vizsgálatokban hasonló hatékonyságot mutatott, mint a többi otthon használható szer.
Rendelői kezelések:
- Krioterápia (fagyasztás folyékony nitrogénnel): Klasszikus módszer, gyorsan hat, de általában több kezelés szükséges. A rendelőmben is ezt használjuk a leggyakrabban a lézer mellett. Hatalmas előnye, hogy nem igényel érzéstelenítést.
- Lézeres kezelés, sebészi eltávolítás: Ezek a módszerek magas sikerrátával rendelkeznek (közel 100%), és különösen indokoltak visszatérő vagy kezelésre rezisztens szemölcsök esetén. Rendelőnkben a lézer elérhető kondilóma kezelésre.
- Triklórecetsav (TCA): Vegyszeres roncsolás, rendelői alkalmazás. Nem terjedt el az orvosi gyakorlatban.
A kezelés megválasztása függ a szemölcsök méretétől, elhelyezkedésétől, számától, a korábbi kezelési előzményektől és a beteg preferenciáitól. Nincs egyetlen „legjobb” módszer mindenki számára. Sőt, a guideline-ok kimondják, hogy a rendelői kezelések hatákonysága inkább az azt végző orvos gyakorlatától függ. Hosszú távon a lézeres és a fagyasztásos kezelés is ugyanolyan hatékonyak.
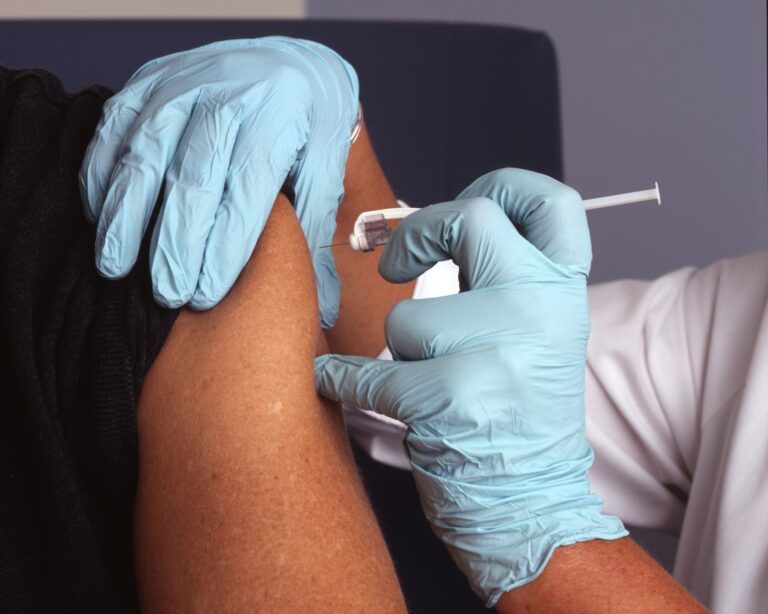
A HPV-oltás és a nemi szemölcs
Az otthoni kérdésekhez visszatérve: érdemes-e beoltatni magunkat, ha már van szemölcsünk?
A Gardasil-9 védőoltás rendkívül hatékonyan előzi meg a HPV-6 és -11 okozta fertőzést – ha az illető még nem találkozott ezekkel a típusokkal. Ha valakinek már van szemölcse, az oltás hatása az adott szemölcsök gyógyulására egyelőre nem bizonyított egyértelműen. Ettől függetlenül érdemes beoltatni, ha az ember korábban még nem kapta meg – a többi HPV-típus ellen védelmet nyújthat, amelyekkel esetleg még nem találkozott, illetve az oltással felépíthetjük azt a védelmet, ami megvéd a gyógyulás után egy esetleges újrafertőződés ellen. Ne feledjük: ha a HPV fertőzés meggyógyul, utána nem maradt védettségünk, és bármikor újra el lehet kapni.
A HPV-oltás életkori korlátozás nélkül elérhető és javasolható nőknek és férfiaknak is! Az oltás természetesen rendelőnkben, a Béta Klinikán is elérhető.
Az alapok továbbra is fontosak
Néhány dolog, amire érdemes emlékezni:
- Az óvszer csökkenti a HPV-átvitel kockázatát, de nem szünteti meg teljesen – mivel a vírus a bőrfelületen is jelen lehet az óvszer által nem fedett területeken
- Dohányzás esetén a szemölcsök nehezebben gyógyulnak, és a visszaesés kockázata is magasabb – ez önmagában is indok a leszokásra
- A partnernek csak akkor szükséges kezelés, ha neki is vannak látható szemölcsei
- A diagnózis pszichésen is megterhelő lehet – ez teljesen érthető reakció, és nem kell egyedül feldolgozni
Ha bizonytalan abban, hogy amit lát, valóban nemi szemölcs-e – ne találgasson. Rendelőnkben elvégezzük a szükséges vizsgálatot, és ha kell, azonnal megkezdjük a kezelést is.
Források:
British Association for Sexual Health and HIV national guideline for the management of anogenital warts in adults (2024)
2019 IUSTI-Europe guideline for the management of anogenital warts.
Anogenital Warts: Patient Information Leaflet (2024). bashh.org